COVID-19 : Comment ses formes sévères ciblent les poumons
Cette recherche de l’Institut Karolinska contribue à expliquer les attaques virales sur les poumons dans les formes sévères de COVID-19. Dans certains cas, les cellules immunitaires des poumons peuvent contribuer à aggraver l'attaque virale : les chercheurs suédois décrivent comment certains types de macrophages, qui envahissent les poumons au lieu de les protéger peuvent favoriser le développement de ces atteintes graves. Ces nouvelles données, publiées dans la revue Immunity, pourraient contribuer à de futurs traitements pour ces complications pulmonaires liées à la maladie COVID-19, entre autres maladies.
La structure des poumons les expose aux virus et bactéries de l'air et du sang. Les macrophages sont des cellules immunitaires qui, entre autres, protègent les poumons de telles attaques. Mais dans certaines conditions, les macrophages des poumons peuvent également contribuer à ces atteintes pulmonaires graves, également observées dans la bronchopneumopathie chronique obstructive (MPOC).
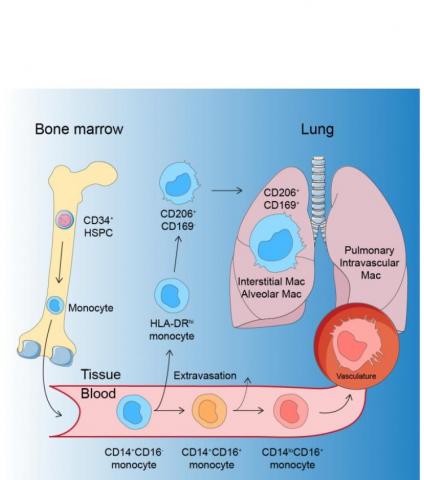
Le double jeu des macrophages pulmonaires humains.
Des monocytes sanguins aux macrophages pulmonaires : les macrophages peuvent avoir différentes origines et se développer, entre autres, à partir de globules blancs, de monocytes, qui sont divisés en différents types génétiquement déterminés, dont, chez l'homme, les monocytes CD14 + et CD16 +. Dans cette étude, les chercheurs utilisent un modèle pour décrypter le développement de macrophages pulmonaires directement dans un poumon vivant. Dans le même temps, ils étudient par séquençage de l'ARN, l'activité des gènes dans les cellules individuelles, et comprennent comment les monocytes sanguins deviennent des macrophages pulmonaires humains :
- les monocytes classiques migrent dans les voies respiratoires et les tissus pulmonaires, et sont convertis en macrophages qui protègent la santé et la fonction pulmonaires ;
- un type particulier de monocyte, HLA-DRhi, un agent immunitaire intermédiaire entre un monocyte sanguin et un macrophage des voies respiratoires, peut quitter la circulation sanguine et migrer dans le tissu pulmonaire ;
- d’autres monocytes non classiques se développent en macrophages dans les nombreux vaisseaux sanguins des poumons et ne migrent pas dans les tissus pulmonaires ;
- certains macrophages enfin (en orange et rouge sur visuel) contribuent à l'infection et l'inflammation : l’auteur principal, Tim Willinger, professeur agrégé de médecine à l’Institut Karolinska explique ainsi que dans certains cas d’infection par le SRAS-COV-2, une partie des macrophages protecteurs et anti-inflammatoires est remplacée par des macrophages pulmonaires pro-inflammatoires issus de monocytes sanguins.
Ces macrophages issus de monocytes sanguins sont corrélés à la sévérité et à l'étendue des dommages aux poumons.
Enfin, les patients atteints de COVID-19 sévère présentent également moins de monocytes HLA-DRhi dans le sang, probablement parce que ces monocytes s'éloignent du sang pour aller enflammer les poumons.
Ces nouvelles données confirment le rôle clé d'une réponse immunitaire excessive dans ces formes pulmonaires et suggèrent de cibler les traitements de ces complications pulmonaires sur les macrophages et les monocytes inflammatoires pour réduire les lésions aux poumons et la mortalité.
Devenez membre PREMIUM
Accèdez sans limite aux 15 000 actualités du site
et recevez gratuitement chaque semaine,
la Newsletter Santé log avec les actus Santé à ne pas manquer !

Je suis déjà membre PREMIUM
